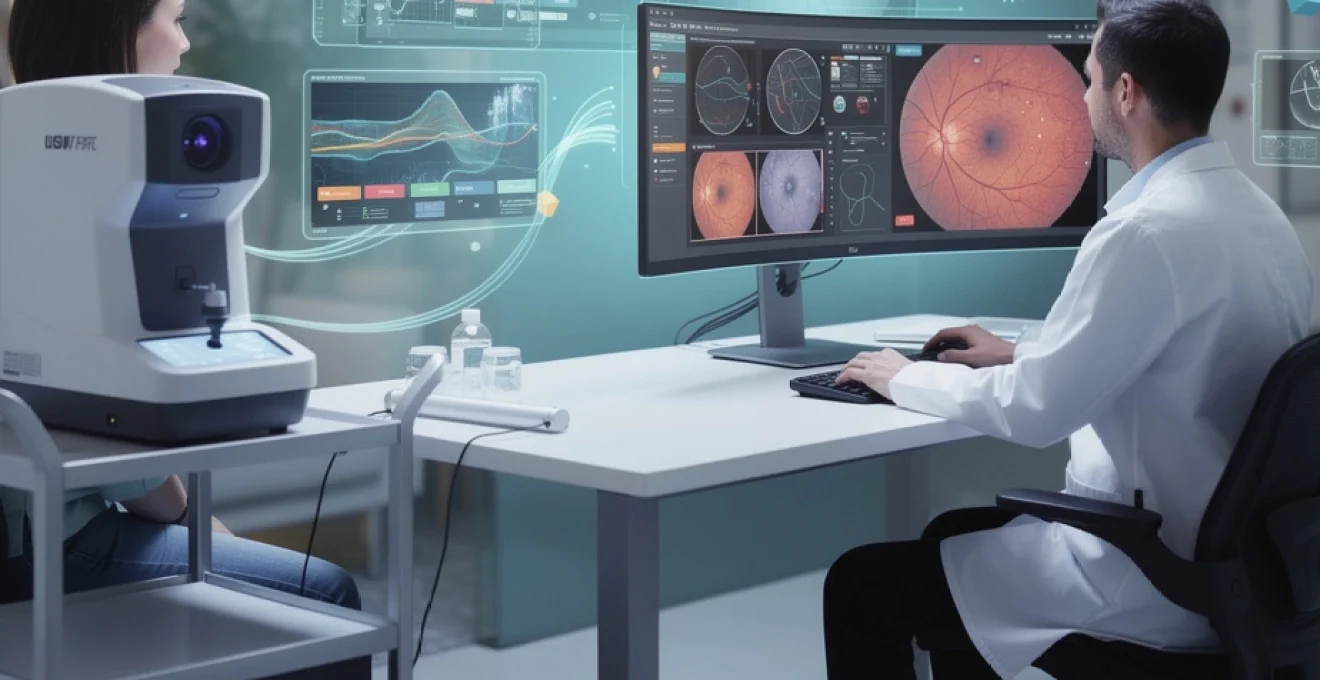
La révolution numérique transforme profondément la pratique médicale, et l’ophtalmologie n’échappe pas à cette évolution majeure. Face aux défis croissants d’accès aux soins oculaires, notamment dans les déserts médicaux, les technologies connectées émergent comme une solution prometteuse pour le diagnostic à distance des troubles visuels. Cette transformation s’appuie sur des dispositifs médicaux de pointe, des algorithmes d’intelligence artificielle sophistiqués et des protocoles de transmission sécurisés qui redéfinissent les possibilités diagnostiques en ophtalmologie.
L’enjeu est considérable : avec plus de 2,2 milliards de personnes souffrant de déficience visuelle dans le monde selon l’Organisation mondiale de la santé, dont au moins 1 milliard de cas qui auraient pu être évités, l’optimisation des moyens diagnostiques devient une priorité sanitaire. Les technologies connectées permettent désormais d’envisager un dépistage précoce et une surveillance continue des pathologies oculaires, même en l’absence physique du praticien.
Technologies de télémédecine ophtalmologique : OCT portable et fundus cameras connectées
L’arsenal technologique de la télémédecine ophtalmologique s’enrichit constamment de nouveaux dispositifs, transformant radicalement les possibilités de diagnostic à distance. Ces innovations permettent aux professionnels de santé d’obtenir des images haute résolution et des mesures précises, comparables à celles réalisées dans un cabinet traditionnel.
Dispositifs OCT portables heidelberg engineering et optovue pour diagnostic à distance
La tomographie par cohérence optique (OCT) portable révolutionne l’imagerie rétinienne en mobilité. Le système Spectralis OCT d’Heidelberg Engineering propose une résolution axiale de 3,5 μm, permettant une analyse fine des couches rétiniennes même en conditions de télémédecine. Cette technologie utilise la longueur d’onde de 870 nm pour pénétrer efficacement les tissus oculaires et générer des images cross-sectionnelles détaillées.
Les dispositifs Optovue, comme l’iFusion OCT, intègrent des algorithmes de compensation des mouvements oculaires qui garantissent une qualité d’image optimale, même lorsque l’examen est réalisé par un technicien non spécialisé. Ces systèmes portables pèsent moins de 15 kg, facilitant leur déploiement dans des centres de soins périphériques ou des unités mobiles de dépistage.
Rétinographes non mydriatiques canon CR-2 AF et topcon NW400 en téléconsultation
Les rétinographes non mydriatiques représentent l’épine dorsale de la télé-ophtalmologie diagnostique. Le Canon CR-2 AF capture des images rétiniennes de 45° sans dilatation pupillaire, avec une résolution de 10 mégapixels qui permet de détecter des lésions de moins de 50 μm de diamètre. Son système d’autofocus automatique compense les variations de réfraction des patients, garantissant une netteté optimale des clichés.
Le Topcon NW400 se distingue par sa capacité d’imagerie grand champ de 200°, couvrant la quasi-totalité de la surface rétinienne en une seule acquisition. Cette technologie utilise un balayage laser confocal qui élimine les artefacts liés aux opacités cristalliniennes, particulièrement fréquentes chez les patients âgés. La transmission des images s’effectue via des protocoles
standards DICOM, ce qui garantit une compatibilité avec la plupart des logiciels d’archivage et plateformes de télé-expertise. Les clichés peuvent ainsi être envoyés en quelques secondes vers un serveur sécurisé, puis interprétés à distance par un ophtalmologiste, souvent dans le cadre de programmes de dépistage organisés (rétinopathie diabétique, DMLA, glaucome…).
Dans les structures de soins primaires, ces rétinographes non mydriatiques sont fréquemment utilisés par des orthoptistes ou des infirmiers formés, ce qui permet de multiplier les points de dépistage sans mobiliser immédiatement le temps médical de l’ophtalmologiste. Vous l’aurez compris : ces fundus cameras connectées constituent la porte d’entrée de la plupart des parcours de télé-ophtalmologie, en ville comme à l’hôpital.
Plateformes de transmission sécurisée DICOM et protocoles HL7 FHIR
La qualité des images est une chose, la manière dont elles circulent en est une autre. Pour que le diagnostic à distance soit fiable et conforme aux exigences réglementaires, les examens ophtalmologiques doivent être transmis via des plateformes sécurisées, supportant les standards d’interopérabilité comme DICOM pour l’imagerie et HL7 FHIR pour les données médicales structurées. Ces standards assurent que les informations restent lisibles et exploitables, quel que soit le logiciel ou le matériel utilisé par les différents acteurs du parcours de soins.
Concrètement, les images OCT et les photographies du fond d’œil sont encapsulées dans des paquets DICOM, qui incluent les métadonnées essentielles : identité du patient, date de l’examen, type de dispositif, paramètres d’acquisition, etc. Ces données sont ensuite transmises via des réseaux sécurisés (VPN, TLS) vers des serveurs d’archivage (PACS) ou des plateformes de télé-expertise, où l’ophtalmologiste peut les consulter. Le protocole HL7 FHIR permet, lui, de synchroniser ces résultats avec le dossier médical partagé du patient, de générer des comptes rendus structurés ou d’alimenter un logiciel métier de manière quasi automatique.
Pour les équipes sur le terrain, l’intérêt est double : d’une part, limiter les ressaisies manuelles et les risques d’erreur, d’autre part, fluidifier le workflow entre orthoptistes, médecins généralistes, ophtalmologistes et parfois endocrinologues (dans le cas du dépistage de la rétinopathie diabétique). Sans cette couche d’interopérabilité, la télémédecine ophtalmologique resterait un assemblage de solutions isolées, difficilement industrialisables à grande échelle.
Intelligence artificielle intégrée : algorithmes IDx-DR et EyeArt pour détection automatisée
L’autre brique technologique majeure, ce sont les algorithmes d’intelligence artificielle intégrés directement à la chaîne de dépistage. Des solutions comme IDx-DR ou EyeArt analysent automatiquement les photographies de la rétine à la recherche de signes de rétinopathie diabétique. Après un entraînement sur des centaines de milliers d’images annotées, ces systèmes atteignent des sensibilités et spécificités supérieures à 85–90 %, parfois comparables à celles d’un ophtalmologiste expérimenté pour les cas standards.
Dans la pratique, comment cela se passe-t-il ? Une fois les clichés réalisés par le rétinographe, ils sont immédiatement envoyés vers le serveur de l’IA, qui rend un verdict en quelques secondes : pas de rétinopathie diabétique détectable, suspicion de forme non proliférante légère, ou lésions évocatrices d’une forme sévère nécessitant un avis en urgence. L’algorithme ne pose pas un diagnostic définitif, mais il hiérarchise les examens et alerte le médecin sur les cas prioritaires. On peut comparer cela à un « triage automatique » des dossiers, comme si un assistant virtuel parcourait en continu une pile d’images pour repérer celles qui semblent anormales.
Les bénéfices sont multiples : augmentation de la capacité de dépistage sans multiplier le nombre d’ophtalmologistes, réduction des délais de réponse, homogénéisation de la qualité d’interprétation, notamment dans les régions où l’expertise ophtalmologique est rare. Bien sûr, l’IA ne remplace pas le clinicien, mais elle devient un second lecteur précieux, capable de repérer des signaux faibles que l’œil humain pourrait manquer en situation de surcharge.
Pathologies ophtalmologiques diagnosticables par télémédecine : rétinopathie diabétique et DMLA
Une fois les briques technologiques posées, une question se pose logiquement : quels troubles visuels peut-on réellement diagnostiquer à distance ? Toutes les pathologies ne sont pas éligibles à la télé-ophtalmologie, mais certaines se prêtent particulièrement bien à une approche fondée sur l’imagerie numérique et l’analyse automatisée. C’est le cas de la rétinopathie diabétique, de la dégénérescence maculaire liée à l’âge (DMLA) ou encore du glaucome, dans certaines limites.
Dans ces situations, le rôle de l’ophtalmologiste est de combiner les informations issues des images (fond d’œil, OCT, OCT-angiographie) avec les données cliniques et métaboliques du patient (ancienneté du diabète, équilibre glycémique, symptômes visuels éventuels). La téléconsultation ou la télé-expertise permettent ainsi de poser un diagnostic, de stratifier le risque et d’organiser un suivi adapté sans nécessiter systématiquement un déplacement en cabinet spécialisé.
Classification ETDRS de la rétinopathie diabétique via imagerie numérique
La rétinopathie diabétique est l’une des principales cibles de la télémédecine ophtalmologique. Les grands programmes de dépistage s’appuient sur la classification ETDRS (Early Treatment Diabetic Retinopathy Study), qui distingue plusieurs stades de sévérité en fonction des lésions observées sur les photographies rétiniennes. Microanévrismes, hémorragies ponctuées, exsudats durs, anomalies veineuses ou zones d’ischémie contribuent à positionner le patient sur cette échelle de gravité.
Grâce aux rétinographes grand champ et aux algorithmes spécialisés, il est possible de réaliser cette classification à partir d’images numériques transmises à distance. L’ophtalmologiste, ou l’IA sous sa supervision, analyse les différents quadrants de la rétine et identifie les critères ETDRS présents. Un patient classé en rétinopathie non proliférante légère pourra ainsi être revu tous les 12 ou 24 mois en télé-dépistage, tandis qu’une forme proliférante ou œdémateuse maculaire suspecte nécessitera une consultation présentielle rapide pour envisager un traitement par laser ou injections intravitréennes.
D’un point de vue organisationnel, cette approche change la donne. Au lieu de convoquer systématiquement tous les patients diabétiques en cabinet d’ophtalmologie, on réserve les créneaux les plus rapides à ceux qui présentent des signes de gravité. Les autres bénéficient malgré tout d’un suivi régulier, réalisé à proximité de leur domicile, par leur infirmier, leur médecin traitant ou un orthoptiste équipé d’un rétinographe connecté. C’est un exemple très concret de la manière dont la technologie peut optimiser l’accès aux soins visuels sans sacrifier la qualité du diagnostic.
Détection précoce de la dégénérescence maculaire liée à l’âge par angiographie OCT
La DMLA représente une autre pathologie pour laquelle l’imagerie à distance joue un rôle clé. L’angiographie OCT (OCT-A) permet de visualiser en 3D la microvascularisation de la macula sans injection de produit de contraste. Les dispositifs portables de type Spectralis ou Optovue génèrent des cartes de perfusion choroïdienne et rétinienne, qui peuvent être transmises à distance pour interprétation. L’ophtalmologiste recherche alors la présence de néovaisseaux, de zones d’ischémie ou de modifications de l’épithélium pigmentaire.
Pourquoi cette détection précoce est-elle si cruciale ? Parce que la forme néovasculaire (« humide ») de la DMLA peut entraîner une baisse de vision rapide et souvent irréversible si elle n’est pas prise en charge à temps. Grâce à la télé-ophtalmologie, un patient suivi en médecine générale pour une plainte de vision déformée (métamorphopsies) peut bénéficier rapidement d’un OCT-A dans un centre de proximité, puis d’un avis spécialisé en quelques jours. C’est un peu comme si l’on rapprochait virtuellement le plateau technique d’un grand centre hospitalier de chaque cabinet médical.
Dans les formes atrophiques, l’imagerie OCT permet de suivre l’évolution des zones de perte tissulaire au fil du temps. Même si les options thérapeutiques restent limitées, ce suivi à distance facilite la planification des contrôles et l’éducation du patient (auto-surveillance, adaptation de l’éclairage, aides visuelles). Là encore, le diagnostic initial peut être posé à partir d’images transmises, à condition que le protocole d’acquisition et la qualité des données soient rigoureusement contrôlés.
Évaluation du glaucome : analyse des fibres nerveuses RNFL et complexe ganglionnaire GCC
Le glaucome est une pathologie plus complexe à appréhender en télémédecine, car son diagnostic repose à la fois sur des mesures de pression intraoculaire, un examen du nerf optique et des champs visuels. Toutefois, la partie structurelle – en particulier l’analyse de la couche de fibres nerveuses péripapillaires (RNFL) et du complexe des cellules ganglionnaires (GCC) – peut être réalisée via OCT et interprétée à distance. Les appareils génèrent des cartes d’épaisseur comparées à une base de données normative, avec des codes couleur (vert, jaune, rouge) facilitant l’identification des anomalies.
Dans un contexte de dépistage ou de suivi simple, un orthoptiste peut ainsi acquérir les volumes OCT dans une structure locale, puis les envoyer à un ophtalmologiste spécialisé dans le glaucome. Celui-ci évaluera la symétrie des deux yeux, l’aspect de la papille optique, l’amincissement éventuel de la RNFL et du GCC, et décidera si un contrôle présentiel s’impose. Cette approche structurelle, couplée à l’historique des mesures, permet de repérer des progressions lentes que le patient ne perçoit pas lui-même.
Il est important de rappeler toutefois que, sans tonométrie ni champ visuel automatisé, le diagnostic de glaucome ne peut pas être posé de manière définitive à distance. La télé-ophtalmologie sert alors surtout de filtre pour repérer les patients suspects et organiser leur orientation vers un centre spécialisé. Vous voyez l’idée : la technologie n’enlève rien à la responsabilité clinique, mais elle affine la sélection des patients à voir en priorité.
Diagnostic différentiel des néovascularisations choroïdiennes par OCT-angiographie
Au-delà de la DMLA, l’OCT-angiographie permet aussi d’établir un diagnostic différentiel entre différents types de néovascularisations choroïdiennes (NVC) : DMLA néovasculaire, myopie forte compliquée, choriorétinite cicatricielle, polypose choroïdienne, etc. Les patterns vasculaires observés – réseau en « méduse », en « nid de poule », bouquets polypoïdaux – orientent l’ophtalmologiste vers une étiologie plutôt qu’une autre, ce qui conditionne le choix thérapeutique.
Ces examens génèrent des volumes de données importants, mais parfaitement transmissibles via les standards DICOM. À distance, le spécialiste peut explorer les différentes couches (superficielle, profonde, choriocapillaire), ajuster les seuils de segmentation et corriger les artefacts. C’est un peu comme s’il se trouvait physiquement devant l’appareil, mais avec la possibilité de revoir plusieurs fois la même séquence, de la comparer à des examens antérieurs et d’échanger en temps réel avec le praticien de proximité.
Pour le patient, cela se traduit par un accès plus rapide à une expertise pointue, y compris lorsqu’il réside loin des grands centres universitaires. Pour le clinicien local, c’est aussi l’occasion de bénéficier d’une télé-expertise argumentée, qui pourra être archivée et utilisée comme support de formation continue.
Limites techniques et réglementaires de la télé-ophtalmologie diagnostique
À ce stade, vous vous demandez peut-être : si la technologie est si avancée, pourquoi ne pas généraliser le diagnostic ophtalmologique 100 % à distance ? La réponse tient en trois mots : limites techniques, limites cliniques et limites réglementaires. Toutes les situations ne se prêtent pas au diagnostic à distance, et le cadre légal encadrant les dispositifs médicaux connectés est particulièrement exigeant en Europe.
La télé-ophtalmologie diagnostique doit donc être envisagée comme un complément au présentiel, et non comme un substitut universel. Comprendre ses limites permet de mieux l’intégrer dans les parcours de soins et d’éviter des usages inadaptés, voire dangereux (retard de prise en charge d’une urgence, falses reassurances, etc.).
Résolution d’image insuffisante pour détection des microanévrismes rétiniens
Les microanévrismes rétiniens sont souvent les premières lésions visibles de la rétinopathie diabétique. Leur détection exige une excellente résolution spatiale et un rapport signal/bruit élevé, conditions qui ne sont pas toujours réunies avec des caméras de fond d’œil d’entrée de gamme ou mal paramétrées. Un léger flou de mise au point, un éclairage insuffisant, une opacité cristallinienne ou un mauvais centrage peuvent suffire à rendre ces microlésions invisibles sur les clichés.
En pratique, cela signifie que certains programmes de dépistage utilisant des appareils à basse résolution ou des protocoles d’acquisition trop permissifs risquent de sous-estimer les formes débutantes de rétinopathie diabétique. Les algorithmes d’IA eux-mêmes sont sensibles à cette qualité d’image : nourris majoritairement d’images « propres », ils peuvent voir leurs performances chuter en conditions réelles. Pour limiter ce risque, il est indispensable de former les opérateurs à l’acquisition, de mettre en place des contrôles qualité systématiques et de définir des critères de rejet des images non interprétables.
On peut comparer cela à une photographie de nuit prise avec un smartphone ancien : même si un logiciel sophistiqué tente d’améliorer le cliché, il ne peut pas inventer des détails qui n’ont jamais été enregistrés. En télé-ophtalmologie, l’enjeu est donc de garantir un niveau de qualité minimal des images avant même de les transmettre ou de les soumettre à une IA.
Contraintes RGPD et certification CE-MDR pour dispositifs médicaux connectés
Au-delà de la technique pure, le cadre réglementaire européen impose des exigences strictes en matière de protection des données (RGPD) et de sécurité des dispositifs médicaux (règlement UE 2017/745 – CE-MDR). Toute solution de télé-ophtalmologie qui traite des données de santé à caractère personnel doit garantir leur chiffrement, leur hébergement sur des serveurs certifiés (HDS en France) et le respect des droits des patients (information, consentement, droit d’accès, etc.).
Du côté des fabricants d’OCT, de rétinographes ou de logiciels d’IA, la mise sur le marché nécessite une évaluation clinique, un marquage CE et, de plus en plus souvent, une classification en dispositif de classe IIa ou supérieure. Les algorithmes d’intelligence artificielle qui participent au diagnostic sont considérés comme des dispositifs médicaux à part entière et doivent démontrer leur performance, leur robustesse et leur gestion des risques. C’est une étape lourde, mais indispensable pour éviter les dérives et garantir un niveau de sécurité acceptable pour les patients.
Pour les structures qui souhaitent déployer la télé-ophtalmologie, cela implique de choisir des solutions conformes, de rédiger des analyses d’impact RGPD, de formaliser des procédures d’authentification forte des professionnels et de traçabilité des accès. Autrement dit, on ne peut pas se contenter d’envoyer des photos du fond d’œil par e-mail ou messagerie grand public : le canal de communication doit être aussi sécurisé que le diagnostic qu’il permet de poser.
Impossibilité d’évaluation tonométrique et biomicroscopique à distance
Enfin, certaines dimensions essentielles de l’examen ophtalmologique restent difficiles, voire impossibles à reproduire à distance. La mesure de la pression intraoculaire (tonométrie), l’examen biomicroscopique à la lampe à fente, l’évaluation de la cornée, de l’angle irido-cornéen, du cristallin ou du segment antérieur dans son ensemble nécessitent aujourd’hui la présence physique du patient face à un ophtalmologiste ou, à défaut, à un orthoptiste disposant d’un plateau technique complet.
Cela limite fortement la capacité de la télé-ophtalmologie à prendre en charge les urgences (traumatisme oculaire, kératite infectieuse, uvéite antérieure, crise aiguë de glaucome…) ou à assurer le suivi de pathologies complexes. Dans ces situations, la téléconsultation peut jouer un rôle de conseil, d’orientation et de triage, mais elle ne saurait se substituer à un examen complet. Là encore, le parallèle avec la médecine générale est éclairant : on peut renouveler un traitement d’hypertension en vidéo, mais pas ausculter un souffle cardiaque.
Les dispositifs de mesure connectés (tonomètres portables, lampes à fente numériques) progressent, mais leur diffusion reste limitée, et leur utilisation exige une formation et un environnement adaptés. À court terme, il est donc prudent de considérer que la télé-ophtalmologie diagnostique est particulièrement pertinente pour le fond d’œil et la rétine, mais qu’elle ne couvre pas l’intégralité de la sémiologie oculaire.
Intégration clinique et workflow de la télémédecine ophtalmologique en pratique
Pour que la télé-ophtalmologie ne reste pas un simple démonstrateur technologique, elle doit s’intégrer finement dans le quotidien des soignants. Cela suppose de définir des parcours clairs (qui fait quoi, quand et comment), des protocoles partagés entre médecins généralistes, orthoptistes, ophtalmologistes et parfois diabétologues, ainsi que des outils numériques simples à utiliser. L’objectif : éviter d’ajouter une couche de complexité là où l’on souhaite justement simplifier l’accès aux soins.
Dans la majorité des projets réussis, on retrouve un schéma en plusieurs étapes : acquisition des images en proximité, transmission sécurisée, interprétation différée ou en temps réel, restitution du compte rendu et orientation du patient. Chacune de ces étapes doit être pensée sous l’angle du temps médical disponible, de la rémunération des actes et de la responsabilité de chaque intervenant.
En pratique, un flux type peut ressembler à ceci :
- Le patient diabétique est identifié par son médecin traitant ou par une infirmière en pratique avancée comme éligible à un dépistage de rétinopathie.
- Un rendez-vous est planifié dans un cabinet d’orthoptie, une maison de santé ou un magasin d’optique équipé d’un rétinographe et, le cas échéant, d’un OCT.
- Les images sont acquises selon un protocole standardisé, contrôlées sur place, puis envoyées via une plateforme sécurisée à un ophtalmologiste télémédecin ou à une IA certifiée.
L’ophtalmologiste reçoit alors une liste d’examens à interpréter, souvent déjà pré-triés par l’algorithme d’IA. Il valide ou corrige la classification proposée, rédige un compte rendu structuré et émet, si nécessaire, des recommandations : contrôle dans un an, consultation présentielle dans les trois mois, orientation urgente vers le service d’ophtalmologie le plus proche. Ce compte rendu est renvoyé au professionnel requérant (médecin traitant, diabétologue, infirmier) et partagé avec le patient, parfois via un portail sécurisé.
Pour que ce workflow fonctionne, plusieurs conditions doivent être réunies : une rémunération adaptée des actes de télé-expertise ou de téléconsultation, une reconnaissance du rôle des « 3O » (ophtalmologistes, orthoptistes, opticiens) dans la filière visuelle, et un accompagnement au changement pour les équipes. Les retours d’expérience montrent que lorsque ces conditions sont réunies, la satisfaction des patients est élevée, les délais de rendez-vous diminuent et la détection des formes sévères de pathologie oculaire s’améliore significativement.
Perspectives d’évolution : réalité augmentée et examens fonctionnels connectés
L’avenir de la télé-ophtalmologie ne se limite pas à l’imagerie structurelle. De nouveaux outils émergent, combinant réalité augmentée, lunettes connectées et tests fonctionnels à distance. Imaginez, par exemple, un patient équipé de lunettes intelligentes capables de projeter des stimuli visuels contrôlés, de suivre en temps réel les mouvements oculaires et de mesurer la sensibilité au contraste ou la perception des couleurs. Ces données pourraient être transmises à un ophtalmologiste qui analyserait non seulement la structure de l’œil, mais aussi le fonctionnement réel de la vision dans la vie quotidienne.
Des prototypes existent déjà : tests de champ visuel sur casque de réalité virtuelle, plateformes de suivi des saccades et de la poursuite oculaire via caméra frontale, ou encore applications mobiles validées pour le suivi de la DMLA (cartes d’Amsler numériques, tests de métamorphopsies interactifs). À terme, ces examens fonctionnels connectés pourraient compléter l’imagerie, en particulier pour le suivi à domicile entre deux consultations physiques. C’est un peu comme si l’on passait d’une photographie figée de l’œil à un « film » continu de la manière dont il fonctionne.
Bien sûr, ces perspectives s’accompagnent de nouveaux défis : validation clinique rigoureuse, ergonomie des dispositifs, respect de la vie privée, surcharge potentielle de données pour les médecins. Mais elles ouvrent aussi des opportunités passionnantes pour rendre le suivi visuel plus personnalisé, plus réactif et plus centré sur l’expérience vécue par le patient. Dans ce futur proche, l’ophtalmologiste restera au cœur de la décision, mais il s’appuiera sur un écosystème d’outils connectés de plus en plus riche pour diagnostiquer, suivre et traiter les troubles visuels… y compris à distance.
